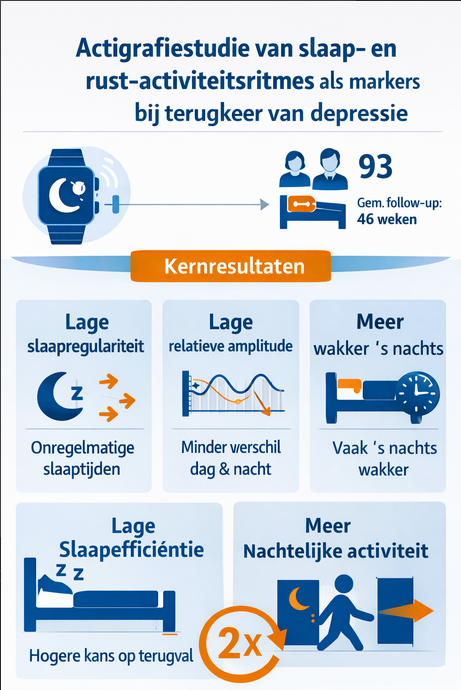
De studie “One-Year Actigraphy Study of Sleep and Rest-Activity Rhythms as Markers of Relapse in Depression” onderzocht of objectieve metingen van slaap en dag-nachtritme via actigrafie kunnen voorspellen wie terugvalt in depressie. Het ging om een observationele cohortstudie in Canada, met dataverzameling van juli 2016 tot januari 2019. De onderzoekers volgden 93 volwassenen met een voorgeschiedenis van major depression die bij aanvang relatief stabiel waren, met een MADRS-score van 14 of lager. Samen leverden zij ongeveer 32.000 complete actigrafiedagen aan, met een mediane follow-up van 46 weken. (JAMA Network)
De primaire uitkomst was terugval van depressie. Dat werd streng gedefinieerd als een MADRS-score van 22 of hoger gedurende twee opeenvolgende weken, of psychiatrische opname, of suïcidale intentie of gedrag, of opschaling van antidepressieve behandeling. De actigrafische gegevens werden doorlopend verzameld en steeds gemiddeld per periode van twee weken.
De hoofdbevinding was dat een minder stabiel slaap- en activiteitsritme samenhing met een duidelijk hogere kans op terugval. Lagere sleep regularity, lagere relative amplitude, lagere sleep efficiency, en juist meer wake after sleep onset en meer nachtelijke activiteit waren allemaal geassocieerd met ongeveer een verdubbelde terugvalkans. Van deze variabelen bleef vooral een lagere relative amplitude voorspellend, ook nadat de onderzoekers corrigeerden voor gelijktijdige depressiesymptomen.
De studie laat dus niet zien dat slecht slapen de oorzaak is van terugval, maar wel dat slaap- en ritmestoornissen klinisch relevante biomarkers kunnen zijn. De praktische boodschap is dat depressie niet alleen een kwestie van stemming is, maar ook van biologische ritmiek, slaapcontinuïteit en dag-nachtstructuur. Volgens de auteurs zouden dit soort digitale metingen schaalbaar kunnen worden ingezet voor relapse monitoring.
Zou psilocybine plus leefstijlcoaching, met nadruk op slaap, beter werken?
De sterkste redenering op dit moment is niet dat deze combinatie al hard bewezen is, maar dat verschillende onderzoeksrichtingen op elkaar aansluiten. Ten eerste laat de JAMA-studie hierboven zien dat juist slaapregulariteit, ritme-amplitude en nachtelijke onrust samenhangen met depressieterugval. Ten tweede laten meta-analyses zien dat slaap verbeteren ook daadwerkelijk samengaat met betere mentale gezondheid en minder depressieve klachten, en dat behandeling van insomnia bij mensen met depressie gemiddeld een positief effect op stemming heeft. De recente Europese insomnia-richtlijn blijft daarom CBT-I als eerste keus aanbevelen bij chronische slapeloosheid.
Voor psilocybine zelf is het antidepressieve signaal reëel, maar niet simpel. In de JAMA-studie uit 2023 bij 104 volwassenen met MDD gaf een enkele dosis van 25 mg psilocybine met psychologische ondersteuning een snelle en aanhoudende verbetering van depressiescores ten opzichte van actieve placebo. Tegelijk was de recente EPISODE-trial bij 144 volwassenen met therapieresistente depressie gemengd: het primaire eindpunt was niet significant, maar de secundaire uitkomsten wezen wel op klinisch betekenisvolle symptoomreductie voor 25 mg psilocybine. Dat betekent dat psilocybine veelbelovend blijft, maar dat optimalisatie van context, voorbereiding en nabehandeling waarschijnlijk belangrijk is. (JAMA Network)
Juist daar wordt slaap ineens interessant. Een recente open-access analyse van 653 deelnemers aan begeleide psilocybine-ervaringen liet zien dat zowel depressieve symptomen als slaapstoornissen afnamen na psilocybine, maar dat de slaapverbetering kleiner was dan de stemmingverbetering. Nog belangrijker, ernstigere slaapstoornissen bij baseline hingen samen met een lagere kans op remissie, en rest-slaapklachten na de sessie voorspelden latere depressieve symptomen beter dan het omgekeerde. De auteurs concluderen daarom expliciet dat het aanpakken van slaapstoornissen de therapeutische uitkomst van psilocybine mogelijk kan verbeteren. (PMC)
Daarmee ontstaat de meest actuele en inhoudelijk sterke beargumentatie voor psilocybine plus leefstijlcoaching. Als slaapverstoring samenhangt met depressieterugval, als verbetering van slaap de mentale gezondheid kan verbeteren, en als slaapklachten ook nog eens samenhangen met een kleinere kans op remissie na psilocybine, dan is het logisch om psilocybine niet als losse interventie te zien maar als onderdeel van een breder herstelprotocol. In zo’n protocol zou leefstijlcoaching zich vooral moeten richten op slaapregulariteit, voldoende daglicht en ochtendactivatie, beperking van alcohol en ontregelende middelen, stabiele eet- en bedtijden, en waar nodig CBT-I-achtige interventies. Dat is op dit moment de best onderbouwde redenering, ook al is het nog geen definitief bewezen behandelmodel.
Geen bewijs
Op basis van de huidige onderzoeken kunnen we niets hard bewijzen. Er bestaat namelijk geen gerandomiseerde studie die specifiek psilocybine plus gerichte leefstijlcoaching voor slaap rechtstreeks vergelijkt met psilocybine zonder die coaching. De huidige onderbouwing is dus vooral een synthese van meerdere onderzoeken, niet één sluitende trial. Dat maakt de hypothese sterk en klinisch logisch, maar nog niet definitief bewezen. Specifiek onderzoek is dus nodig.
Conclusie
Een actuele en goed verdedigbare visie is dat psilocybine waarschijnlijk het meeste rendement geeft wanneer het wordt ingebed in begeleiding die ook de biologische randvoorwaarden voor herstel versterkt. Slaap lijkt daarbij een van de belangrijkste aangrijpingspunten, omdat verstoorde slaap en ontregelde dag-nachtritmes samenhangen met depressieterugval, terwijl slaapklachten ook een minder gunstige respons op psilocybine lijken te voorspellen. Vanuit die logica is psilocybine plus leefstijlcoaching rond slaap geen losse speculatie, maar een plausibele volgende stap in de verdere ontwikkeling van effectieve behandelprotocollen.
Zie ook: Natuurlijke middelen voor een betere slaap rondom psilocybine sessies